Dermatitis atópica (eccema atópico o eccema infantil)
Otros nombres: ECCEMA INFANTIL o ATOPICO
Esta entidad (dermatitis atópica) es de las más extendidas en la infancia.
Es de las primeras que empiezan a preocupar a los padres, por cuanto «no desaparece» a pesar del tratamiento establecido por el pediatra y/o por el dermatólogo.
Provoca, a veces, tensión en los progenitores por cuanto «su niño» no cura aun cuando sigan con fidelidad todas las normas que le han indicado los médicos.
Temen no hacerlo bien. Se sienten culpables en cierta manera. Intentaré informar sobre ella y exponer los cuidados que han de seguirse para mejorar la vida de nuestros pacientes y lograr que sus padres se «sientan mejor».
Definición
Es una enfermedad inflamatoria de la piel en la que destaca: «eritema, prurito intenso, exudación, formación de costras y descamación de las mismas». Es una erupción crónica muy pruriginosa.
OTRAS NOTAS
Es el eccema más común en la infancia.
Su rasgo más característico es el «intenso prurito».
Suele aparecer en personas que presentan una «condición atópica».
Se postula que la alimentación con leche materna retrasa su aparición y su intensidad. Se ha visto, actualmente, un incremento que se relaciona con el aumento del desarrollo económico. Hay quien dice que se diagnostica mejor, y eso es lo que ocurre.
Parece que existe una propensión genética a padecerla. Si bien en estos momentos, y en el ámbito mundial, se está revisando esta idea.
Los lactantes que la presentan tienden a desarrollar posteriormente rinitis y asma alérgicas. Igual que la anterior, están apareciendo trabajos que lo discuten. La IgE está elevada de 5 a 10 veces por encima de lo normal.
Manifestaciones clínicas
Afecta según las distintas estadísticas entre el 2 y el 8 por ciento de los niños.
Suele comenzar en la lactancia, a los dos – tres meses de vida.
A veces se retrasa su aparición has los 2 años o un poco más tarde.
Más de la mitad están ya afectados al cumplir los 12 meses y casi el 100% de los que la presentarán ya tiene manifestaciones a los 5 años de vida.
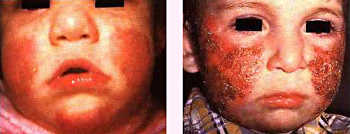
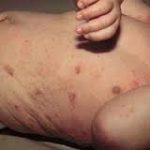
Su aparición y evolución es: las lesiones que se ven inicialmente son placas eritematosas rezumantes y las primeras las vemos en las mejillas, a continuación progresan por el resto de la cara, cuello, muñecas, manos, abdomen y caras de extensión de las extremidades.
En las zonas de flexión suelen aparecer más tarde, aún cuando ya se podrían apreciar en sus inicios, pero es menos frecuente.
El prurito es intenso. Apreciamos que el lactante trata de rascar su cara con todo lo que encuentra a su lado -> esto puede provocar costras en la piel que se pueden infectar. Se estima que la alimentación con leche materna retrasa su aparición. Los nuevos alimentos que vayamos introduciendo pueden agravar la situación.
Se debe estar atento a que ello pueda suceder y entonces los eliminaríamos de su dieta. Hay una tendencia a la disminución de manifestaciones clínicas entre los de tres – cinco años.
Es a partir de esta edad, citada en el párrafo anterior, cuando la piel tiende a «secarse» y aumenta el espesor de las zonas afectadas, particularmente en las fosas antecubital y poplítea. También en muñecas y dorso de los pies y manos.
La cara adquiere un matiz blanquecino: «máscara de la dermatitis».
Aumentan la hiperpigmentación de la piel, descamación y liquenificación.
Sobre los 40 – 50 años hay una remisión prolongada de esta patología.
Nota: en su evolución clínica se establece un «CIRCULO VICIOSO» que expondré a continuación:
El PRURITO provoca RASCADO que da lugar a ECZEMA que, a su vez, provoca PRURITO.
Por otra parte, el ECZEMA provoca IMPETIGINIZACIÓN, que es también ocasionada por las LIQUENIFICACIONES y EROSIONES que van apareciendo en su evolución.
Formas típicas de la dermatitis atópica
Se dividen en TRES fases:
a).- Fase del lactante:
De 3-5 meses hasta los 2 años, aun cuando hay casos de inicio más precoz. Predominan las placas eritemato-edematosas que evolucionan con erosiones y descamación.
Frecuentemente, las lesiones se observan en las mejillas y mentón, respetando la zona perioral.
En muchos pacientes, se ven afectadas la frente, pabellones auriculares, cuero cabelludo, cuello, dorso de las manos y zona de extensión de las extremidades. Son los lugares más destacables, pero aparecen en cualquier otra parte del cuerpo.
b).- Fase infantil:
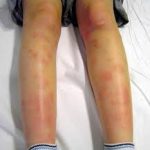
Entre los 2 y 10 años.
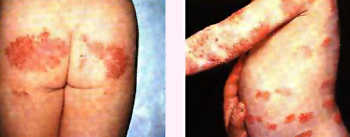
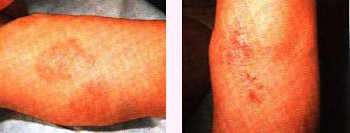
En ella, las lesiones son más eccematosas y la dermatitis flexural (codos y rodillas, sobre todo) es lo más significativo de esta fase.
Las lesiones son menos agudas, más diseminadas y pueden afectar a todos los pliegues.
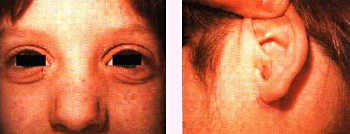
Son comunes las pápulas secas (con descamación final), la liquenificación y el eritema y edema periorbitario.
Asimismo, se ven afectadas las zonas retroauriculares (muchas veces con grietas y sobre todo infectadas), periorales, dorso de manos y pies, nuca, … como ya dijimos, existe una mayor diseminación.
Nota: hay quien sitúa esta fase entre los 4 y 10 años, dejando de 2 a 4 libres o con pocas manifestaciones.
c).- Fase del adolescente y del adulto:
A partir de la pubertad. Las lesiones son, preferentemente, unas placas secas, liquenificadas e hiperpigmentadas en las áreas de flexión y alrededor de los ojos.
La dermatitis persistente en manos puede ser el único resto de una dermatitis atópica Bien entendido que estas fases pueden fusionarse en forma imperceptible o bien alguno de estos cuadros puede manifestarse a cualquier edad.
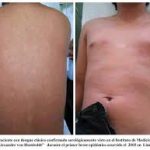
Aun cuando la dermatitis atópica puede desaparecer con el tiempo, hay estadísticas que dicen que entre un 30 a 80 % (gran dispersión de datos, como observamos) pueden seguir sufriendo episodios intermitentes de exacerbaciones toda la vida. Se ve aumentado su número cuando están sometidos a tensión física o de tipo emocional.
DIAGNÓSTICO
Cuando concurren el prurito intenso y las lesiones con su aspecto característico, el diagnóstico es sencillo.
Ayudaría a confirmarlo si en la historia familiar hay casos de asma, dermatitis atópica, … o de cualquier otra enfermedad que tuviera relación con alergia.
En un número alto de pacientes también podríamos ver: aumento de líneas debajo de los párpados inferiores, liquenificación, sequedad generalizada de la piel, dermografismo blanco, aumento de eosinófilos y de IgE, …
DIAGNÓSTICO DIFERENCIAL
Las características principales de eritema, edema, exudación, formación de costras y descamación, no son específicas de dermatitis atópica. Existe un elevado número de entidades que pueden presentar todos o varios de estos signos por lo que se ha de establecer un DIAGNÓSTICO DIFERENCIAL. No es este artículo el lugar adecuado para hacer un extenso estudio de las otras enfermedades a diferenciar.
Solo unas breves notas sobre las más frecuentes:
Dermatitis seborreica
Comienza típicamente en cuero cabelludo, casi siempre en forma de «costra láctea» y afecta a las orejas y piel contigua. También a los lados de la nariz, a las cejas y párpados.
Son escamas grasientas que se diferencian fácilmente de las de la DERMTATITIS ATOPICA en casi todos los casos.
Es de curso más corto que la atopia y responde más fácilmente al tratamiento.
Sarna
«Solo» en lactantes se puede confundir con la D.A. si bien la distribución es distinta; la D.A. suele iniciarse en las mejillas y la sarna en espalda y plantas de pies.
Dermatitis irritativa primaria
Es una reacción alérgica a varios productos irritantes. Durante la lactancia, suele apreciarse en la zona perioral (frutas) y en el área de pañal. La localización y la respuesta al tratamiento que pongamos nos ayuda en el buen diagnóstico.
Dermatitis eccematoide infecciosa
Suele tener como antecedente una salida purulenta de una afección en las proximidades -> salida del oído, por ejemplo.
Ictiosis vulgar
Hay también sequedad, pero las escamas son más grandes, normalmente, y el prurito es leve o inexistente.
Nota: no continuaré con otras entidades por ser menos frecuentes y el espacio de exposición es limitado.
COMPLICACIONES
La más frecuente durante la infancia es la sobreinfección por bacterias o virus.
Viene provocada esta situación por los insultos que se le hacen a la piel con tanto «rascado» y provoca que se rompan las defensas y penetren los microorganismos y la contaminen.
TRATAMIENTO
Dadas las características de esta piel, el principal tratamiento es el «cuidado esmerado de la misma».
Es «básico» romper el ciclo: PRURITO – RASCADO – PRURITO.
Sin orden de importancia o preferencia, voy a exponer una serie de medidas que se han de tomar para un mejor tratamiento de este problema: Ha de evitarse que entren, por cualquier vía, en el organismo sustancias que puedan desencadenar prurito y rascado.
Clima: una templada temperatura y humedad moderada mejoran la situación. El exceso provoca sudoración y ésta el prurito, ya entramos en el ciclo peligroso que agrava la enfermedad.
Los cambios bruscos de temperatura empeoran el cuadro. El sol, la playa y el agua salada pueden beneficiar a «alguno» de nuestros pacientitos. Pero el exceso agravaría el cuadro.
La ropa en contacto con la piel debe ser preferentemente de algodón y se evitará la lana. Ha de ser absorbente y no irritante.
Se ha de lavar con jabones blandos y «aclararla muy bien. Es muy importante que no lleve restos de jabón.
Habrán de cuidar que su hijo se siente y arrastre por alfombras de materiales no permitidos.
En esta piel seca, están contraindicados los jabones y detergentes que desgrasan la piel. Es preferible la ducha al baño. Si usamos esta segunda opción -> será lo más breve posible.
El agua no ha de estar muy caliente o fría pues ocasionará reacciones adversas en la piel. Si añaden aceite al agua del baño, deben hacerlo en el último momento para que conserve la humedad de la piel, si la aplicamos al principio se excluirá esta posibilidad.
Igual ocurrirá si lo hacemos a la salida del baño o ducha: debemos aplicar el aceite justo tras su salida bajo el agua y evitando hacer un secado perfecto de la piel con la toalla. Si No somos exhaustivos en el secado y aplicamos inmediatamente el aceite sobre la piel, lograremos el atrapamiento del agua y favoreceremos la humedad en la piel.
Nota: quizás indicar aceite en el lactante y leche hidratante en el niño. Evitar los geles alcalinos. Se pueden usar: jabón blando, aceite para baño, ácido láctico, preparados de urea, de avena y de ácidos grasos. Si se aprecia que el baño empeora la D.A. tendremos que usar un agente limpiador que no reseque la piel.
Nota: siempre probar si con una «ducha rápida» logramos que no sufra y, al mismo tiempo, lograremos un cuidado menos laborioso y desde luego más barato. Los alimentos como desencadenantes del prurito están cada vez más discutidos. Ahora bien, en caso de sospecha de que así ocurra, indicaremos a la madre que actúe con la eliminación – provocación y obtendremos un diagnóstico cierto. Las madres lactantes deberían evitar alimentos de alto poder alergénico.
TRATAMIENTO LOCAL
«ES LA BASE DEL TRATAMIENTO DE LA D.A.»
Se utilizarán:
- Apósitos húmedos en los momentos más álgidos con sustancias antipruriginosas y antiinflamatorias.
- Corticoides de baja o mediana intensidad. Evitando que los más potentes sean echados en la cara del niño ni en grandes áreas de la superficie corporal. Se pone como óptimo para la cara la hidrocortisona al 0,5 ó 1% que se considera segura.
- UNA vez a la semana, no limitarse a aplicarle en las zonas afectadas sino cubrir toda la piel con el producto que estemos utilizando.
- Antihistamínicos de gran poder de acción para controlar el prurito dada la intensidad del picor.
- Cuando el prurito es MUY INTENSO valorar corticoides por vía oral en períodos recortados.
- Tener presente que noches enteras sin dormir, por esta causa, empeoran el cuadro sobremanera.
- Repetimos que es para cuadros muy intensos y que no responden a los antihistamínicos.
- Evitar el rascado y sobreinfección cortando al máximo las uñas de los niños.
- Caso de haberse infectado la piel -> serán necesarios antibióticos tópicos.
- Se deberá utilizar una asociación de corticoide más antibiótico.
- En casos muy determinados, incluso antibiótico por vía oral.
Nota: la dermatitis atópica generalizada está siempre sobreinfectada por el estafilococo, aunque aparentemente no lo parezca. Se ha comprobado mediante cultivos de esta piel.
PRONÓSTICO
La resolución de la dermatitis atópica suele ocurrir en los cinco primeros años de vida.
Si controlamos los distintos factores que provocan el agravamiento del prurito, un tratamiento local cuidado y, sobre todo, tenemos la ayuda de los padres, el niño llevará su enfermedad «bastante» bien.
Dr. Juan Manuel Pereira Pombo








yamila bustos
02/08/2013 at 20:12
hola… queria saber si es verdad que la enfermedad desaparece a los 13 años de edad??? mi hijo lo tiene y queria saber si es verdad lo que me dijo el medico!! desde ya muchas gracias….