Descripción
La espondilitis anquilosante (E.A.) o también llamada Morbus Bechterew, Mal de Bechterew-Strümpell-Marie, Espondilitis reumática y Espondilitis anquilopoyética, es una enfermedad reumática de naturaleza inflamatoria y de carácter sistémico y crónico que afecta principalmente al esqueleto axial, es decir, a la columna vertebral y de forma característica provoca inflamación de las articulaciones sacroilíacas (sacroileítis), casi siempre de forma bilateral, siendo poco frecuente la afectación de las articulaciones de los miembros, a excepción de las caderas y los hombros que sí suelen estar afectadas. En Europa, la espondilitis anquilosante se denomina también enfermedad de Bekhterev o enfermedad de Marie Strumpell.
Aunque no se conoce la causa de la enfermedad, ya veremos que el desarrollo del trastorno está fuertemente ligado a la presencia de una sustancia en sangre denominada antígeno de histocompatibilidad HLA B27, y con cierta frecuencia, la enfermedad presenta agregación familiar, asimismo, también sabemos que la espondilitis anquilosante es más frecuente en varones jóvenes, sobre todo entre la 2ª y 3ª década de la vida.
El curso de la enfermedad es altamente variable y se caracteriza por remisiones y exacerbaciones espontáneas, aunque generalmente la evolución es favorable, y la mayoría de los pacientes conservan una buena capacidad funcional incluso en los casos de enfermedad prolongada.
Casi siempre el trastorno se manifiesta de forma aislada, pero puede darse en asociación con otros tipos de artritis como la artritis reactiva (síndrome de Reiter), psoriasis o la enfermedad inflamatoria crónica intestinal (espondilitis anquilosante secundaria). Sin embargo, la mayor parte de los pacientes no presentan evidencia de estas enfermedades asociadas.
Constituye el prototipo de procesos denominados de forma genérica espondiloartropatías, en los que se incluyen la espondilitis anquilosante, la artritis reactiva, la artritis y espondilitis psoriásicas y espondilitis enteropáticas (de hecho, será con estas entidades con las que tengamos que hacer el diagnóstico diferencial).
Galería de fotos
Causas
Como ya hemos dicho, la causa de la espondilitis anquilosante es desconocida, pero se sabe que presenta una estrecha correlación con la presencia en sangre del antígeno de histocompatibilidad HLA B27, de hecho, la enfermedad afecta a todas las razas del mundo en proporción a la presencia de este antígeno (aunque esta asociación es independiente de la gravedad del proceso).
A través de múltiples estudios se ha podido comprobar el carácter hereditario de este antígeno, pero todo apunta a que los factores genéticos y ambientales desempeñan también un papel en la patogenia (origen) de la enfermedad, y los factores genéticos pueden incluir otros genes además de este antígeno.
Según esto, a pesar de que no conocemos con exactitud la patogenia (origen) de la espondilitis, sí sabemos que la enfermedad presenta alteraciones características que fundamentalmente implican mecanismos de tipo inmunológico, elevación de las concentraciones de otras sustancias en sangre (inmunoglobulina A, reactantes de fase aguda), alteraciones de tipo inflamatorio, aparte de la relación con el HLA B27.
No se ha podido identificar ningún mecanismo específico o agente exógeno que desencadene el inicio de la enfermedad, pero las características comunes con la artritis reactiva y la enfermedad inflamatoria intestinal sugieren que las bacterias intestinales podrían desempeñar algún papel, pero todavía en la actualidad no disponemos de datos definitivos en este sentido.
Síntomas
Para comprender bien la clínica de la enfermedad, explicaremos separadamente los dos tipos de síntomas que se producen, esqueléticos y extraesqueléticos:
MANIFESTACIONES ESQUELÉTICAS:
Lo más frecuente es que estos pacientes consulten por molestias en el esqueleto axial, sobre todo, dolor y rigidez de espalda en la región lumbosacra.
El dolor generalmente es sordo, difícil de localizar y se siente sobre todo en la región glútea o sacroilíaca, al principio, puede ser unilateral o intermitente y al cabo de unos meses, con frecuencia se siente bilateral y continuo. En ocasiones, el dolor se siente en la región lumbar en lugar del dolor más típico de las nalgas, y éste puede ser el síntoma de inicio de la enfermedad.
La rigidez suele ser el segundo síntoma inicial más habitual, suele empeorar por las mañanas o con períodos prolongados de inactividad y mejora con la actividad física leve o una ducha de agua caliente, (a menudo los pacientes sufren una importante dificultad para levantarse de la cama por las mañanas y tienen que rodar lateralmente para evitar flexionar o girar la columna y así minimizar el dolor).
Otro rasgo inicial puede ser la presencia de dolor óseo a nivel yuxtaarticular o extraarticular y puede ser la queja mayor al inicio en estos pacientes. Se debe a la entesitis o afectación inflamatoria de la entesis (zona de inserción tendinosa o ligamentosa en el hueso) que puede aparecer a cualquier nivel, articulaciones costoesternales, vértebras, escápulas, crestas ilíacas, maleolos, talones¿ esta afectación explica que muchos de estos enfermos presenten dolor torácico por afectación de la columna dorsal y las articulaciones costovertebrales a este nivel que se acentúa con la tos y los estornudos, con dificultad para expandir el tórax completamente durante la inspiración (pero rara vez la función ventilatoria pulmonar se deteriora de forma importante).
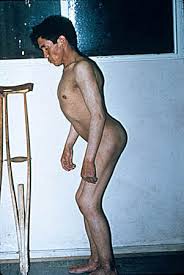
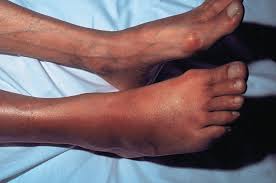
En ocasiones, la sospecha del trastorno se establece ante la afectación de caderas y hombros. La afectación de la articulación de la cadera como síntoma inicial es más frecuente cuando la enfermedad aparece durante la infancia o la adolescencia. Esta afectación con frecuencia es bilateral, de aparición insidiosa (dolorosa) y potencialmente más incapacitante que la afectación de cualquier otra articulación. En fases tardías puede producirse incluso cierto grado de contractura en flexión a este nivel, que dará lugar a una marcha rígida con flexión de las rodillas para mantener la postura recta. Como hemos dicho al principio, a excepción de caderas y hombros no es frecuente la afectación de otras articulaciones periféricas.
MANIFESTACIONES EXTRAESQUELÉTICAS:
En la espondilitis anquilosante, la afectación extraesquelética más frecuente es la afectación ocular, en concreto, la uveítis anterior aguda (iritis aguda), que se da hasta en el 30% de estos pacientes en algún momento de la enfermedad.
Típicamente el cuadro es unilateral y de aparición aguda y cursa con dolor local, lagrimeo, visión borrosa y fotofobia (intolerancia anormal para la luz). Generalmente, el episodio aislado de uveítis desaparece en 4-8 semanas, pero puede recurrir en el mismo ojo o en el contralateral.
La afectación cardiovascular no es frecuente en esta enfermedad, pero incluyen aortitis ascendente, insuficiencia de la válvula aórtica y trastornos de conducción. El riesgo de presentación de este tipo de afectación aumenta con la edad, con la duración de la espondilitis y con la presencia de artritis en las articulaciones periféricas.
La afectación pulmonar también es rara, y consiste en la aparición de fibrosis, es decir, sustitución de tejido pulmonar normal por tejido fibroso afuncional, de instauración lenta y progresiva, localizada sobre todo en las porciones superiores de ambos pulmones. Cuando aparece esta alteración, suele manifestarse hasta 20 años después de la aparición de la esponditis anquilosante.
Puede cursar también con afectación neurológica, muy a menudo en relación con fracturas vertebrales, luxaciones/subluxaciones que casi siempre ocurren a nivel cervical (la tetraplejia resultante es la complicación más temida en estos pacientes con espondilitis).
En algunos casos aparecen síntomas generales leves en fases precoces de la enfermedad como malestar, febrícula, anorexia o falta de apetito, pérdida de peso, sudoración nocturna, etc. Esta sintomatología es más frecuente en aquellos casos de espondilitis anquilosante de comienzo juvenil.
No hay evidencia en la actualidad de afectación de la musculatura esquelética; se cree que la gran pérdida de masa muscular que se produce en la enfermedad es consecuencia de la atrofia por desuso.
Diagnóstico
El diagnóstico de espondilitis anquilosante se basa fundamentalmente en los hallazgos clínicos, radiográficos e histológicos, por lo que seguiremos la misma estrategia que en cualquier otra enfermedad.
– Historia clínica, es fundamental en esta enfermedad, exactamente los antecedentes personales y familiares del paciente, la clínica propia de la enfermedad y cualquier otra alteración que pueda estar en relación con la espondilitis.
– Exploración física, es esencial en este trastorno la realización de una exploración meticulosa, especialmente del esqueleto axial (es decir, en la columna vertebral) para poder realizar el diagnóstico precoz de la enfermedad.
Los signos físicos pueden ser mínimos al inicio, pero a menudo existe cierta limitación de la movilidad de la columna lumbar, a lo que con frecuencia se añade cierto grado de contractura y dolor de la musculatura paravertebral. Es importante reseñar que la capacidad del paciente para tocar el suelo con los dedos manteniendo las rodillas completamente estiradas no debe ser la única base de la evaluación de la movilidad de la columna, ya que un buen rango de movimiento de las articulaciones de la cadera puede compensar una considerable pérdida de movilidad de la columna lumbar.
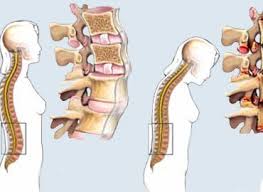
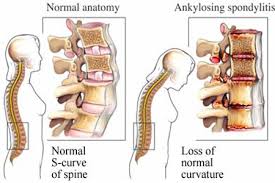
Con el paso de los años y el avance de la enfermedad toda la columna se vuelve cada vez más rígida. La afectación cervical conlleva a una limitación progresiva de la movilidad del cuello y una inclinación del cuello hacia delante. En esta fase tardía, el diagnóstico es bastante aparente, sólo con la inspección, por la marcha y la postura características y el modo cómo el paciente se levanta y se sienta de la mesa de exploración.
La afectación de las articulaciones costovertebrales y costotransversas provocan una limitación de la expansión torácica por lo que la respiración se convierte principalmente en diafragmática, (el tórax se aplana y aparentemente el abdomen se vuelve prominente).
– Laboratorio, en primer lugar, diremos que no existe ninguna prueba analítica diagnóstica por sí misma de espondilitis anquilosante, siendo la mayoría de los hallazgos analíticos sólo sugestivos de la enfermedad (aumento de la velocidad de sedimentación globular, la proteína C reactiva y la inmunoglobulina A, anemia (normocítica y normocrómica), presencia del antígeno (sustancia que favorece la creación de anticuerpos) HLA B27 (su presencia ocasionalmente puede utilizarse como dato de ayuda para el diagnóstico, pero una inmensa mayoría de los pacientes pueden ser diagnosticados según la historia clínica, la exploración física y los hallazgos radiológicos).
Característicamente, dos marcadores presentes en la analítica de los pacientes con enfermedad reumática (factor reumatoide y anticuerpos antinucleares) son negativos en esta enfermedad.
– Radiología, los cambios radiológicos que se producen en la espondilitis anquilosante se desarrollan durante muchos años y afectan fundamentalmente al esqueleto axial.
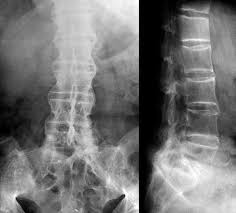
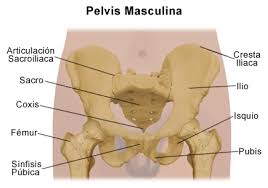
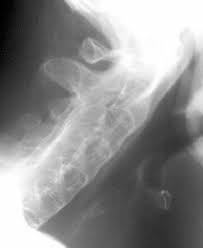
El hallazgo más precoz suele ser la afectación inflamatoria de la articulación sacroilíaca (sacroileítis), que suele ser bilateral y simétrica.
La afectación inflamatoria de la columna vertebral conlleva la aparición de esclerosis ósea reactiva que se detecta en la radiografía por la presencia de erosiones y, gradualmente, aparecen los denominados «puentes óseos intervertebrales» o sindesmofitos, más frecuentes en la región dorsolumbar.
En pacientes con la enfermedad evolucionada y fusión prácticamente completa de la columna, aparece lo que se conoce como «columna en caña de bambú».
También es frecuente en estos enfermos la presencia de osteoporosis como consecuencia de la anquilosis (imposibilidad de movimiento en una articulación normalmente móvil) y la ausencia de movilidad.
La afectación de las caderas y los hombros conlleva frecuentemente al estrechamiento del espacio articular y con el tiempo puede provocar anquilosis (imposibilidad de movimiento en una articulación normalmente móvil).
En la actualidad, para el diagnóstico definitivo de la enfermedad se emplean los criterios diagnósticos de Nueva York modificados. Estos CRITERIOS DIAGNÓSTICOS consisten en la presencia de datos radiográficos de sacroileítis más uno de los siguientes:
- historia de síntomas de dolor de espalda de características inflamatorias.
- limitación de la movilidad lumbar.
- limitación de la expansión torácica.
El no disponer en el momento actual del perfecto conocimiento de la causa del trastorno supone un importante obstáculo para la realización del diagnóstico precoz, pero para establecer la sospecha, en la espondilitis anquilosante resulta de máxima importancia la realización de la correcta historia clínica ya que el dolor en la parte baja de la espalda y la rigidez, que son los síntomas de presentación más frecuentes, son manifestaciones clínicas muy habituales de la población general, y principalmente se debe a causas mecánicas y degenerativas y no a causas inflamatorias.
Además del dolor mecánico, haremos el DIAGNÓSTICO DIFERENCIAL con otras entidades clínicas que cursan con manifestaciones clínicas similares, fundamentalmente, hiperostosis esquelética difusa idiopática y espondiloartropatías asociadas a artritis reactiva, psoriásicas y enteropáticas.
Tratamiento
En primer lugar, diremos que no existe en la actualidad ningún tratamiento definitivo para la espondilitis anquilosante. El objetivo principal del tratamiento es la participación voluntaria en programas de ejercicio diseñados para mantener la postura funcional y para conservar la movilidad.
La mayoría de los enfermos requieren antiinflamatorios para conseguir un alivio sintomático suficiente para poder llevar a cabo estos programas de ejercicio y para mantener un grado aceptable de funcionalidad, pero no disponemos de datos suficientes en el momento actual para afirmar que el tratamiento farmacológico por sí solo puede modificar la evolución de la enfermedad.
El fármaco más utilizado en este trastorno es la indometacina, aunque existen otros antiinflamatorios no esteroideos (AINES) que han demostrado su eficacia en la disminución del dolor y la rigidez, y que también se utilizan con frecuencia.
La indometacina es especialmente eficaz cuando se utiliza en preparados de liberación lenta de 75 mg. administrados 1 ó 2 veces al día. En ocasiones, la inyección intralesional o intraarticular de corticoides puede ser beneficiosa en pacientes con afectación intensa que no responden a los antiinflamatorios por vía oral.
La indicación más frecuente de cirugía en pacientes con espondilitis anquilosante es la artritis grave de la articulación de la cadera, pues el dolor y la rigidez suelen desaparecer de forma espectacular tras una sustitución con prótesis total.
El tratamiento de otras manifestaciones típicas de la enfermedad incluye diversas medidas, por ejemplo, las crisis de uveítis anterior aguda que aparecen en estos pacientes se pueden tratar eficazmente con la administración local de corticoides. La afectación cardíaca, cuando aparece, puede requerir la implantación de un marcapasos o la colocación de una prótesis valvular aórtica.
Enviado por Greca Alarcón











monica
17/05/2015 at 04:21
hola queria saber si la espondilitis anquilosante causa sacroileitis gracias
Tye
16/03/2012 at 03:44
PLAGIAR UN INFORME ES UN FRAUDE Y UN DELITO INTELECTUAL.La autora que ha htaurdo este informe me9dico publicado en Internet, no merece otro calificativo que el de vergonzoso. Soy me9dico profesional. Puedo asegurarles que solamente un aute9ntico especialista en raumatologeda con mucha experiencia hospitalaria, un traumatf3logo o un neurocirujano, tendredan el suficiente conocimiento cientedfico para escribir un informe tan pormenorizado y completo como el que, de manera intolerable, se ha atrevido a publicar esta sef1ora que firma su artedculo plagiado con el nombre de Soledad Perera. Me parece un grave insulto a toda la sociedad y a todos los me9dicos profesionales en general, que alguien haya tenido la osadeda de copiar y pegar un informe haciendo suyo un trabajo profesional elaborado por compaf1eros doctores y otras instituciones cientedficas. Jugar a me9dicos es un juego infantil que, como broma, se podreda admitir solo en nif1os inocentes. Pero tratar de dar lecciones de medicina utilizando una enfermedad tan dolorosa y extendida como la FIBROMIALGIA, es todo un atentado a la inteligencia humana. Un insulto a los me9dicos y a los investigadores. Ruego a la autora de este descarado y lamentable plagio que rectifique y pida perdf3n y disculpas. Y a la responsable de este Blog, que, por favor, por un principio e9tico y deontolf3gico, descuelgue el citado informe de este foro. Pues consentirlo, sereda incurrir en una complicidad afan me1s grave.Muchas gracias.