Megacolon congénito o enfermedad de Hirschsprung
1. Megacolon congénito o enfermedad de Hirschsprung
Epidemiología:
– 1/5000 nacimientos
– 4-9 veces más frecuente en varones que en hembras
– La afección está presente desde el nacimiento si bien el diagnóstico suele hacerse algo más tarde; pocas veces por encima del año. Puede asociar malformaciones entre las cuales la más frecuente es el síndrome de Down (2% de los megacolon). Otras malformaciones frecuentes son la megavejiga y el megaureter. Más raras son las atresias y malrotaciones intestinales, hidrocefalia congénita, cardiopatía congénita (defecto del tabique ventricular), quistes renales, criptorquidias, divertículos vesicales, ano imperforado, divertículo de meckel, útero hipoplásico, poliposis de colon, ependimoma del 4º ventrículo y síndrome de Laurence–Moon-Biedl. Como peculiaridad sindrómica se ha observado en pacientes portadores del síndrome de Wandenburg (deformidad facial; heterocromía de iris; sordera congénita; areas de vello canoso; etc… Diagnóstico diferencial con Sd. Vogt-Koyonagi-Harada-> asocia vitíligo).
Etiopatogenia:
Existen factores genéticos (10%-20% de los casos tienen antecedentes familiares, sobre todo los más graves como son los de segmento agangliónico por encima de la región rectosigmoidea o los de un aganglionismo total), cromosómicos o de tipo ambiental que determinan un fallo en la emigración del neuroblasto embriofetal, originando la falta de desarrollo de los plexos submucoso de Meissner y mioentérico de Auerbach en una región concreta del intestino.
Esta aplasia del parasimpático intramural (plexos mioentérico y submucoso) junto con la hiperplasia del parasimpático extramural determina la siguiente secuencia:
1. Liberación de acetil-colina en exceso (x2 a x9) por el plexo extramural (téngase en cuenta la hiperplásia del mismo). Esto determina la contracción contínua de la musculatura anular. Compensatoriamente se incrementan a este nivel los niveles de acetilcolinesterasa lo que podría detectarse con técnicas histoinmunoquímicas. También se eleva la noradrenalina x3.
2. Por otra parte la aplasia de los plexos intramurales impide la presorrecepción por parte de la mucosa del colon y la inhibición del plexo extramural. De este modo, cuando llegan heces a la zona agangliónica, no tiene lugar la propulsión de las heces ni la inhibición de la contracción segmentaria.
3. De ambos hechos resultaría la contracción continua y ausencia de peristaltismo de la zona afectada.
Existe el llamado Pseudo Hirschprung con clínica y radiología idénticas al megacolon agangliónico pero sin las anomalías anatomopatológicas de los plexos. En estos casos deberían revisarse la patogenia de la enfermedad y admitir entidades tales como la acalasia del esfinter anal interno.
Anatomía patológica:
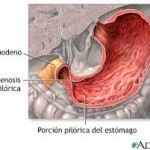
Macroscopicamente las localizaciones son por orden de frecuencia:
– segmento corto (7%, por debajo de suelo pélvico)
– segmento típico (70%, recto sigma)
– segmento largo (7%, extendiéndose por encima de asa sigmoidea)
– son excepcionales la forma anal de Duhamel y las que llegan al asa duodeno-yeyunal. En este último caso se produciría un megaíleon, megayeyuno o megaduodeno con microcolon (ante un microcolon deberá descartarse esta entidad, aparte de otras). Asi mismo se han referido aganglionismos segmentarios discontínuos.
El esfinter anal interno así como casi la totalidad del recto se encuentran afectados casi siempre.
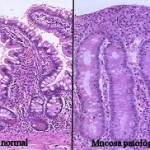
Microscopicamente observaremos aplasia de plexos intramurales con hiperplasia de los extramurales.
Clínica:
Habitualmente los síntomas suelen iniciarse de RN con retraso en la eliminación del meconio (48 h. o más). Ésta suele ser, además, incompleta y, en algunos casos, no se produce, lo que acabaría en un proceso oclusivo en el que se iría instaurando distensión abdominal hasta la aparición vómitos. Con el tacto rectal no se percibe la existencia de heces, si bien, al retirar el dedo puede producirse una descarga que alivie los síntomas transitoriamente. Lo mismo puede suceder con la aplicación de una sonda. La radiografía simple de abdomen demostraría signos inespecíficos de oclusión intestinal (asas dilatadas con gas y niveles).
A partir de aquí la evolución del cuadro es variable y suele guardar relación con la extensión del segmento agangliónico.
- En algunos casos la oclusión de mantiene y se requiere de colostomía de descarga. Suelen ser los de segmento estrecho largo.
- En otros casos se produce oclusión incompleta recurrente o tardía que se alivian con enemas repetidos. En este último caso, si la situación se mantiene durante largo tiempo, el curso evolutivo puede verse bruscamente agravado por una enterocolitis secundaria a la oclusión con diarrea persistente ( a veces sanguinolenta), deshidratación y toxemia (Fiebre, mal estado general). Dicha complicación se ha justificado por el sobrecrecimiento bacteriano secundario a estancamiento fecal. En coprocultivos, con frecuencia se ha aislado Clostridium difficile; en estos casos el tratamiento de elección es la vancomicina junto con descompresión del colon ectásico y reposición de la volemia. Pese a ello, la mortalidad puede llegar al 80%.
- Finalmente, puede suceder que la enfermedad sea mejor soportada y con la ayuda de laxantes pueden llegar a la niñez tardía (los de segmento estrecho corto). En estos casos la clínica sería estreñimiento, distensión abdominal y, en muchos casos, retraso del crecimiento y de la madurez. Este progresivo deterioro general favorece la aparición de complicaciones en forma de desnutrición e hipoproteinemia por enteropatía con pérdida de proteinas, anemia, rectorragias por úlceras en colon debido a la ectasia fecal e infecciones recurrentes.
Cuando la extensión del segmento agangliónico es importante la distensión abdominal es menor aunque habría extreñimiento y vómitos. El enema demostraría microcolon. El riesgo de enterocolitis es alta por lo que la intervención quirúrgica debería hacerse con prontitud.
Existen formas diarreicas que confunden con enterocolitis.
A la exploración llama la atención la distensión abdominal y, si existe malnutrición, las grandes asas cólicas harán relieve en la parte anterior del abdomen. A la palpación y percusión se detectará distensión gaseosa y fecalomas. El tacto rectal revela ampolla libre de heces.
COMPLICACIONES:
- Tapón de meconio: el 25% de estos procesos son por megacolon congénito.
- Perforación neonatal del apéndice por distensión del colon.
- Enterocolitis. Véase más arriba.
- Impactación fecal recurrente con fecalomas que obstruyen el intestino grueso distal en niños mayores y adolescentes.
- Úlceras estercoráceas por de cúbito de las materias fecales. Rara vez sangran.
- Perforación del colon. Muy poco frecuente pero grave pues el deterioro general de estos pacientes favorecen el Shock.
- Infección de vias urinarias de repetición si asocia megavejiga o megaureter.
Diagnóstico:
Radiología: La posición más adecuada es la lateral. La Rx simple revelaría distensión colónica (a veces se ven niveles con un moteado característico de la mucosa) con recto vacío y estenótico. En el enema opaco se objetivan 3 zonas muy características: una dilatada, una zona pseudoestenótica o de transición (con bordes espiculados o dentados) y la zona estenótica que llega hasta final del recto. En el recién nacido el enema no suele ser demostrativo mientras que en el niño mayor es cuando se observan estos detalles específicos de la enfermedad. En el megacolon adquirido la zona dilatada llega hasta ano y no existe zona de transición.
Estudios de motilidad colorrectal: Facilita el diagnóstico en casos dudosos cuando el segmento agangliónico no se objetiva en la radiología o pasa desapercibido en la biopsia. Las características manométricas (La técnica manométrica consiste en la introducción de una sonda provista de 3 balones insuflables. El balón distal queda en el recto y los otros dos en el esfinter anal interno y externo respectivamente.) son:
– Ausencia de peristaltismo de dicho sector que a su vez no se relaja tras la administración de acetilcolina o metacolina.
– Ausencia de reflejo anal inhibitorio: En condiciones normales cuando llegan heces al recto se inhibe la contracción de esfinter anal interno (se relaja). En el Hirschprung, la distensión del recto supone, en vez de relajación, la contración del esfinter.
CONFIRMACIÓN: Histológico mediante biopsias mucosas múltiples de 3-5 cm por encima de la linea pectínea pues más abajo es normal la ausencia o pobreza de células ganglionares. A este estudio anatomopatológico se le deberán de aplicar técnicas histoinmunoquímicas que detecten elevación de la acetil-colinesterasa. Ambas confirman la enfermedad.
Tratamiento:
– En niños de menos de 6 meses, si no hay complicación y el aganglionismo no es muy largo se intentará mediante enemas repetidos la evacuación del contenido, procurando que la sonda sobrepase el segmento agangliónico. Si esto no es posible, se realizará colostomía de descarga por encima del segmento afecto.
– Cuando el niño tiene 6 meses o más se aplicarán técnicas quirúrgicas de descenso abdomino perineal (técnicas de Swenson, Soave o de Duhamel). En los casos de segmento largo precisan de colectomía con la realización de reservorio para evitar la excesiva pérdida de agua.
2. MEGACOLON FUNCIONAL (idiopático o psicógeno)
No se observará casi nunca en el RN ni en el lactante. Su presentación clínica es más frecuente que la del megacolon congénito.
Existen varias teorías para explicarlo:
1. Neuromuscular: por hipertonía de esfinteres (hipersimpaticotomía) o hipotonía de la musculatura del colon (hipoparasimpaticotonía)
2. Déficit vitamínicos u hormonales (tiroides).
3. Psicosomática, basada en la poyección de las tensiones afectivas sobre la continencia y motilidad del colon.
4. Mixta, con predominio de los factores psiológicos.
La clínica es similar a la del megacolon congénito con la excepción de que comienza por encima del año (generalmente los 2 años), al tacto rectal existen heces y radiológicamente existe megarrecto. El resto de las técnicas son rigurosamente normales.
En el tratamiento puede ser muy útil la dilatación forzada del ano bajo anestesia y enema amplio de limpieza con extracción de fecalomas.
3. MEGACOLON SECUNDARIO
Existe un factor etiológico que determina la estrechez, intrínseca o extrínseca, en un punto determinado del colon con la subsiguiente dilatación por encima de la misma. Estos factores pueden ser:
– Imperforación anal
– Estenosis rectal
– Abocamiento anormal del recto
– Bridas cicatriciales postquirúrgicas.
– Rara vez: tumoración intraluminal, pólipo, compresión extrínseca, bridas congenitas, acodadura y torsión.
4.MEGACOLON TÓXICO
Se trata de una dilatación colónica de origen tóxico acompañada de signos de sépsis en pacientes con enfermedades inflamatorias del mismo (Colitis ulcerosa, enfermedad de Cronh, colitis pseudomembranosa, colitis amebiana y colitis bacteriana).
Debe sospecharse en aquellos casos de enfermedad inflamatoria del intestino que evolucione mal pues cuando ya presenta dilatación, la perforación es inminente.
Aparece Fiebre, mal estado general, taquicardia, distensión abdominal, dolor punzante y cese en la emisión de heces (aparente mejoría del cuadro crónico). Con el tiempo se va instaurando un cuadro de deshidratación con hipokaliemia e hipoalbuminemia. En ocasiones aparece leucocitosis con hipomagnesemia, que contribuyen a la disfunción motora, las heces están manchadas de sangre y contienen moco.
Radiologicamente marcada dilatación cólica y de asas de intestino delgado (secundario al íleo acompañante) y signo de líquido entre las asas. Si existe perforación, aire de líquido bajo las cúpulas diafragmáticas.
Pronóstico: Muerte en el 25% de los casos y 50% si existe perforación.
J. GUERRERO FERNANDEZ. Mayo del 2000
HOSPITAL INFANTIL «LA PAZ», Madrid.