Descripción
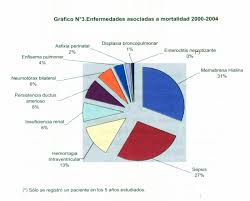
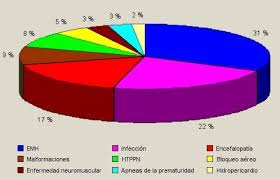
La enfermedad de la membrana hialina se trata de una neumopatía (enfermedad del pulmón) no infecciosa del recién nacido caracterizada por una dificultad para respirar (distréss). Es la enfermedad principal del prematuro (niño nacido antes de tiempo) en países desarrollados.
Afecta al 0,5% de los recién nacidos vivos. Su frecuencia aumenta cuanto más prematuro es el nacimiento. Así, supone el 50% de los recién nacidos vivos de menos de 32 semanas de embarazo y casi el 70-80% de los nacidos con menos de 28 semanas de gestación.
Galería de fotos
Causas
Tenemos distintos factores:
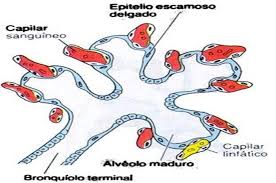
FACTORES CAUSALES: dentro de ellos los más demostrados son los derivados de la inmadurez pulmonar. Así, tenemos un tejido inmaduro y asociado a un déficit de surfactante pulmonar (que es una sustancia cuya función es evitar el colapso de las vías respiratorias, sobre todo de los alvéolos o vías aéreas terminales, donde se produce el intercambio gaseoso entre el pulmón y la sangre). Esta sustancia se forma en unas células de los alvéolos llamadas neumocitos de tipo II.
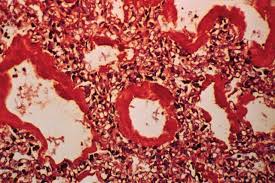
El colapso de las vías aéreas provoca una alteración en la circulación sanguínea pulmonar que conlleva a un déficit en el aporte de sangre al pulmón, así como a la formación de una especie de «membrana» o material similar a una membrana sin estructura o hialina, que reviste las últimas ramificaciones del árbol respiratorio, especialmente los alvéolos y que constituye la lesión anatomopatológica de la enfermedad.
FACTORES FAVORECEDORES: entre ellas tenemos la prematuridad, diabetes materna, anoxia (ausencia total de oxígeno) perinatal (en momentos alrededor, antes o después del parto) y en parto por cesárea. Es más frecuente en varones con antecedentes de igual trastorno en otros hermanos y en el segundo gemelo de un parto gemelar.
FACTORES DESENCADENANTES: los principales son la asfixia (cambios patológicos motivados por la falta de oxígeno en el aire que se respira y que provoca hipoxia o disminución de los niveles de oxígeno en sangre, e hipercapnia o aumento de los niveles de dióxido de carbono en sangre), la acidosis (alteración del medio interno del organismo, con exceso de sustancias ácidas) y el síndrome de enfriamiento.
FACTORES PROTECTORES entre los que destaca el estrés crónico fetal, hijo de madre adicta a drogas narcóticas, toxemia (presencia de tóxicos en sangre) materna, madre en tratamiento con glucocorticoides y rotura prematura de membranas (rotura de la bolsa que envuelve al niño en el vientre materno 24 horas o más antes del nacimiento).
Síntomas
El cuadro clínico es evidente a los 6-12 horas del nacimiento, aunque a veces requieren reanimación y el cuadro se manifiesta en las dos primeras horas de vida.
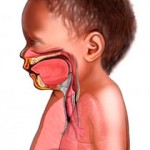
Presenta un ronquido o quejido respiratorio cuando no llora. Posteriormente aparecen movimientos respiratorios anormales, y el niño utiliza los músculos del tronco para ayudarse en la respiración y presenta dilatación de las ventanas nasales. El recién nacido se va obnubilando (disminución del nivel de conciencia) progresivamente y aparece una hipotonía (disminución de tono muscular normal). Presenta además cianosis (coloración azulada de piel y mucosas) progresiva por falta de oxigenación de los tejidos.
En las primeras 48 horas además presenta también disminución del volumen urinario diario (oliguria) y edema (retención de líquidos) en extremidades y cara.
La historia natural de la enfermedad es el empeoramiento progresivo de la dificultad respiratoria hasta las 48-72 horas de vida, momento en que se regeneran los neumocitos tipo II y pueden volver a producir surfactante (que es una sustancia cuya función es evitar el colapso de las vías respiratorias, sobre todo de los alvéolos o vías aéreas terminales, donde se produce el intercambio gaseoso entre el pulmón y la sangre).
Si el niño presenta una enfermedad poco grave y correctamente tratada, a partir de los 2-3 días de vida, experimenta una mejoría, despierta, empieza a orinar y tolerar alimentación por vía oral. Se recuperan rápidamente en los 3-4 días siguientes, siendo las complicaciones poco frecuentes.
En los cuadros graves la insuficiencia respiratoria es progresiva, pudiendo en algunos casos presentar un empeoramiento súbito, pudiendo provocar la muerte si no se trata correctamente.
Diagnóstico
El médico debe investigar, ante un síndrome de distrés respiratorio en un recién nacido, la existencia de prematuridad por distintos métodos (análisis del líquido amniótico, que es el medio líquido en el que permanece el niño durante el embarazo) así como la existencia de factores favorecedores de la enfermedad.
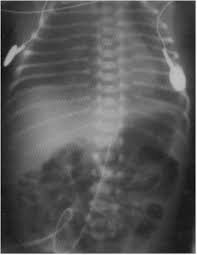
También ayudan en el diagnóstico la radiología de tórax, el análisis de los gases en sangre arterial (gasometría arterial) y el electrocardiograma. También ayuda al diagnóstico el estudio anatomopatológico que demuestra la existencia de membranas hialinas en las vías respiratorias. En cuanto al diagnóstico diferencial debe realizarse con infecciones respiratorias y con el síndrome de pulmón húmedo.
Prevención
Ante todo se debe evitar la prematuridad. Parece ser que el aporte de corticoides a la madre aceleraría el metabolismo del surfactante (que es una sustancia cuya función es evitar el colapso de las vías respiratorias, sobre todo de los alvéolos o vías aéreas terminales, donde se produce el intercambio gaseoso entre el pulmón y la sangre) en fetos de edad gestacional inferior a 32-34 semanas.
También es importante evitar los factores favorecedores de la enfermedad y potenciar los protectores ya mencionados.
Tratamiento
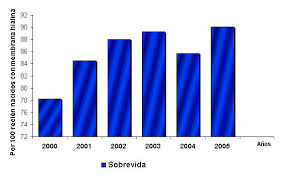
No existe una terapéutica específica. Lo más importante es una correcta y precoz asistencia ventilatoria, asegurando una correcta oxigenación (aporte de oxígeno) del organismo. También tenemos la administración exógena de surfactante (que es una sustancia cuya función es evitar el colapso de las vías respiratorias, sobre todo de los alvéolos o vías aéreas terminales, donde se produce el intercambio gaseoso entre el pulmón y la sangre). Hay distintos tipos de surfactante, uno natural y otro sintético, ambos eficaces y que han disminuido la mortalidad en un 40-60%.
Ante la duda de que existan infecciones relacionadas se administrarán conjuntamente antibióticos. Así mismo, se realizará la corrección de las distintas alteraciones metabólicas asociadas según proceda (alteraciones de volumen, electrolitos, etc.).
Enviado por Grecia Alemán